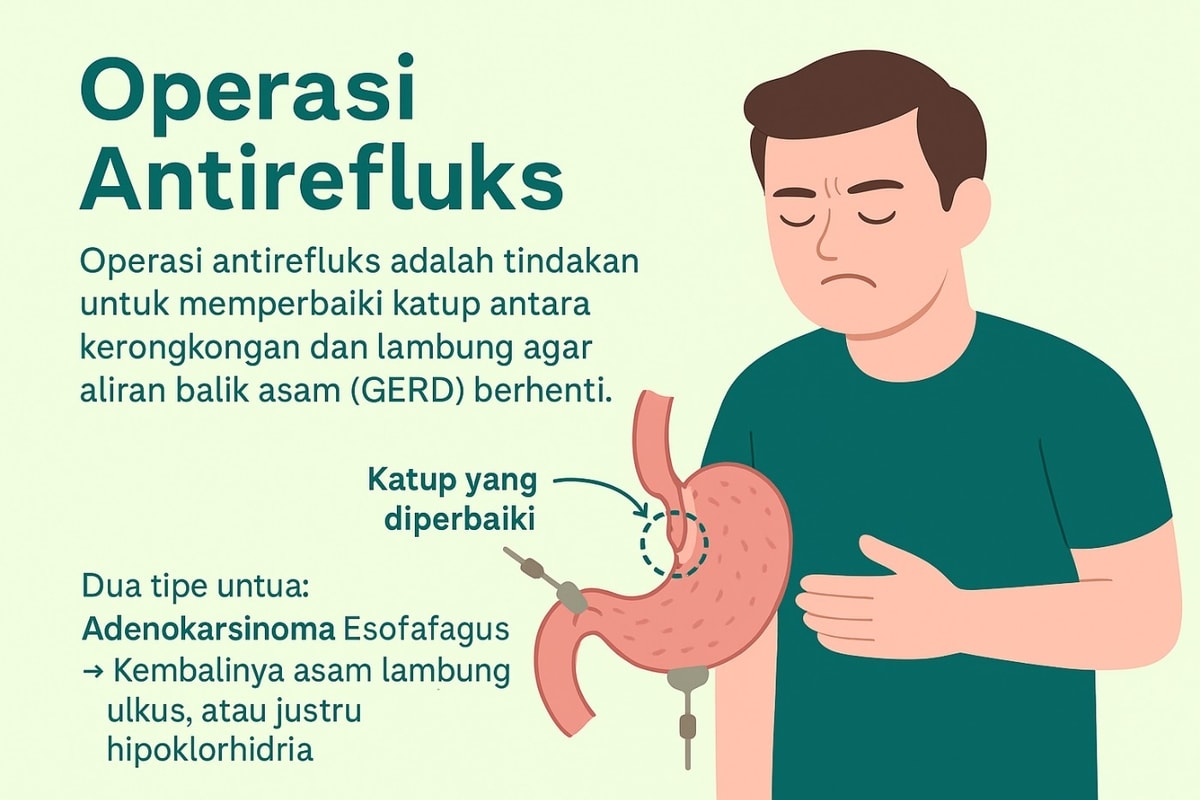
Operasi antirefluks adalah tindakan untuk memperbaiki katup antara kerongkongan dan lambung agar aliran balik asam (GERD) berhenti. Kandidat yang tepat adalah pasien dengan GERD yang terbukti secara objektif (melalui endoskopi dan/atau uji pH), keluhan menetap meski terapi obat optimal, intoleransi obat, atau adanya hernia hiatus dan komplikasi lain.
Sebelum operasi, evaluasi standar meliputi endoskopi, manometri esofagus, dan pemantauan pH/impedans. Pilihan utama: fundoplikasi laparoskopik (Nissen/Toupet), magnetic sphincter augmentation (LINX), atau TIF 2.0 (endoskopik) pada kasus terpilih. Pada pasien obesitas, Roux-en-Y gastric bypass sering menjadi pilihan antirefluks paling efektif.
Keberhasilan umumnya tinggi, namun ada risiko seperti disfagia, gas-bloat, atau kekambuhan yang kadang memerlukan intervensi ulang.
Apa itu GERD dan mengapa operasi diperlukan?
Gastroesophageal reflux disease (GERD) terjadi ketika katup di ujung bawah kerongkongan (lower esophageal sphincter/LES) melemah, memungkinkan asam dan isi lambung mengalir balik. Obat penekan asam (misalnya PPI) adalah terapi lini pertama, tetapi sebagian pasien tetap mengalami regurgitasi, heartburn, iritasi kerongkongan berat, atau tidak toleran obat jangka panjang.
Pada kondisi seperti ini, koreksi anatomi melalui operasi antirefluks dipertimbangkan untuk mengembalikan fungsi katup dan memperbaiki kualitas hidup. Dibandingkan PPI jangka panjang, fundoplikasi laparoskopik memberi kontrol gejala yang setara dalam jangka menengah-panjang pada pasien terpilih.
Kapan operasi antirefluks dipertimbangkan? (Indikasi klinis)
Operasi antirefluks layak dipertimbangkan pada pasien dengan satu atau lebih kondisi berikut:
- Refluks yang terbukti melalui endoskopi (esofagitis erosif berat LA C/D) atau uji pH/impedans (asam maupun non-asam) yang konsisten dengan GERD.
- Hernia hiatus sedang-besar atau komplikasi seperti striktur peptik yang memerlukan koreksi anatomi.
- Intoleransi atau penolakan terapi obat jangka panjang.
- Manifestasi ekstra-esofageal (mis. batuk kronik, asma terkait refluks) setelah evaluasi ketat memastikan refluks sebagai penyebab.
- Obesitas dengan GERD—pada kasus ini Roux-en-Y gastric bypass (RYGB) sering direkomendasikan sebagai pilihan antirefluks paling efektif. Catatan penting: Operasi antirefluks tidak bertujuan mencegah kanker pada Barrett’s esophagus; tindakan difokuskan untuk kontrol gejala/komplikasi GERD.
Pilihan teknik operasi & endoskopi
1) Fundoplikasi laparoskopik (standar emas bedah)
- Nissen (360°): lambung bagian fundus dibungkus melingkar penuh di sekitar esofagus bawah.
- Toupet (270° posterior) atau Dor (180–200° anterior): bungkus parsial, sering dipilih bila motilitas esofagus lemah untuk menurunkan risiko disfagia pascaoperasi.
- Koreksi hernia hiatus dilakukan bersamaan (kruroplasti) untuk mengembalikan anatomi hiatus diafragma. Pedoman bedah terbaru menyarankan baik fundoplikasi total maupun parsial dapat dipilih melalui shared decision-making berdasarkan profil gejala, motilitas, dan preferensi pasien. Pendekatan laparoskopik maupun robotik sama-sama layak.
2) Magnetic Sphincter Augmentation (LINX® )
)
Perangkat cincin magnet kecil dipasang melingkari LES melalui laparoskopi, memperkuat katup namun tetap memungkinkan sendawa dan muntah. Bukti jangka menengah-panjang menunjukkan perbaikan bermakna gejala dan kualitas hidup pada pasien terpilih, dengan profil efek samping yang dapat diterima. Pada sebagian kasus, perbaikan hernia hiatus kecil hingga sedang dapat dilakukan bersamaan. Keputusan penggunaan perangkat mempertimbangkan faktor anatomi, preferensi pasien (mis. keberatan terhadap “bungkus” penuh), serta ketersediaan keahlian.
3) Transoral Incisionless Fundoplication (TIF 2.0)
TIF adalah teknik endoskopik (tanpa sayatan luar) yang membuat katup baru di persimpangan esofagogastrik. Ideal untuk pasien tanpa hernia hiatus besar (umumnya ≤2 cm). Pada pasien dengan hernia lebih besar, dapat dipertimbangkan cTIF (perbaikan hernia secara laparoskopik diikuti TIF). Data terkini menunjukkan perbaikan gejala dan penurunan konsumsi PPI pada pasien terpilih, tetapi TIF tunggal tidak direkomendasikan bila hernia >2 cm.
4) Pilihan pada pasien obesitas: Roux-en-Y Gastric Bypass (RYGB)
Pada pasien dengan obesitas (mis. BMI ≥35) dan GERD bermakna, RYGB bukan hanya operasi penurunan berat badan, tetapi juga intervensi antirefluks yang efektif karena menurunkan produksi asam dan mengalihkan aliran empedu. Ini sering lebih unggul dibanding fundoplikasi pada populasi ini.
Catatan khusus Barrett’s esophagus: operasi antirefluks bukan terapi pencegahan kanker; ia dipilih bila ada indikasi GERD—bukan untuk menurunkan risiko adenokarsinoma. Pengelolaan Barrett’s mengikuti protokol tersendiri (PPI, surveillance endoskopi, dan eradikasi endoskopik bila displasia).
Seberapa efektif operasi dibanding obat?
Uji acak besar LOTUS membandingkan fundoplikasi laparoskopik vs terapi esomeprazole jangka panjang. Dalam 3–5 tahun pertama, keduanya sama-sama efektif mempertahankan remisi, dengan profil efek samping yang berbeda. Artinya, pada pasien yang tepat, operasi mampu memberi kontrol gejala setara (bahkan superior untuk regurgitasi) sekaligus mengurangi ketergantungan obat. Pilihan bergantung pada preferensi pasien, anatomi, dan hasil evaluasi pra-operatif.
Risiko & efek samping yang perlu Anda ketahui
Walau umumnya aman pada tangan yang berpengalaman, setiap prosedur memiliki risiko:
- Efek dini: nyeri bahu/abdomen karena insuflasi CO₂, mual, retensi urin, perdarahan atau infeksi (jarang).
- Disfagia sementara (sulit menelan) yang biasanya membaik dalam minggu-bulan pertama; sebagian kecil memerlukan dilatasi endoskopik.
- Gas-bloat (cepat kenyang, perut kembung); lebih sering pada fundoplikasi total.
- Ketidakmampuan sendawa/muntah (lebih jarang pada MSA/LINX).
- Kekambuhan gejala akibat “slipped wrap”, relaksasi jahitan hiatus, atau progresi hernia—sebagian kecil memerlukan revisi.
- Khusus MSA: disfagia persisten dapat menuntut pelepasan perangkat; angka pelepasan rendah pada pengalaman pusat ber-volume tinggi. Risiko-risiko ini harus ditimbang terhadap manfaat, melalui konseling pra-operatif yang komprehensif. (Laporan uji dan pedoman SAGES/ACG merangkum profil manfaat-risiko ini.)
Bagaimana pemulihan dan pola makan setelah operasi?
Sebagian besar tindakan dilakukan laparoskopik dengan rawat inap singkat. Protokol makan bertahap biasanya: cair jernih → cair penuh → lunak → biasa dalam beberapa minggu, sambil menghindari minuman berkarbonasi pada fase awal. Setiap pusat punya protokol; ikuti arahan tim bedah Anda. Aktivitas fisik ringan dianjurkan sejak dini, sementara mengangkat beban berat ditunda sesuai saran dokter.
Bagaimana memilih teknik yang paling tepat?
Sebagai dokter, saya menilai empat hal kunci:
- Bukti objektif GERD & tipe gejala – regurgitasi berat sering merespons sangat baik pada koreksi anatomi.
- Anatomi – ada/tidaknya hernia hiatus dan ukurannya, panjang esofagus, sudut His.
- Motilitas esofagus – peristaltik lemah mendorong pilihan bungkus parsial (Toupet/Dor).
- Profil pasien & preferensi – keberatan terhadap implan (LINX) vs keinginan mempertahankan kemampuan sendawa/muntah, pekerjaan, target penurunan obat, komorbid (termasuk obesitas → pertimbangkan RYGB). Keputusan akhirnya merupakan shared decision-making berbasis pedoman dan nilai pasien.
Tanya-Jawab (FAQ)
1) Apakah operasi antirefluks menyembuhkan GERD selamanya?
Operasi memperbaiki katup dan menghilangkan hernia, sehingga kontrol gejala jangka panjang sangat baik pada banyak pasien. Namun karena faktor anatomi/berjalan waktu, sebagian kecil dapat mengalami kekambuhan dan memerlukan evaluasi ulang atau revisi.
2) Saya masih muda dan tidak ingin minum obat seumur hidup. Apakah saya kandidat operasi?
Bisa, jika GERD Anda terbukti secara objektif dan gejalanya mengganggu. Keputusan dibuat setelah endoskopi, manometri, dan pH/impedans memastikan refluks sebagai penyebab utama.
3) Mana yang lebih bagus: Nissen (total) atau Toupet (parsial)?
Keduanya efektif; pada motilitas esofagus lemah, bungkus parsial sering dipilih untuk menurunkan risiko disfagia. Ini dibahas bersama ahli bedah berdasarkan temuan manometri.
4) Kapan LINX (magnetic sphincter) dipilih?
LINX cocok untuk pasien terpilih yang menginginkan penguatan LES tanpa “bungkus” penuh, dan ingin mempertahankan kemampuan sendawa/muntah. Data jangka menengah-panjang menunjukkan hasil baik di pusat berpengalaman.
5) Apakah TIF 2.0 bisa untuk semua orang?
Tidak. TIF tunggal tidak direkomendasikan bila hernia hiatus >2 cm. Pada hernia lebih besar, dapat dipertimbangkan cTIF (perbaikan hernia + TIF) di pusat berpengalaman.
6) Saya obesitas dengan GERD berat. Lebih baik fundoplikasi atau operasi bariatrik?
Pada obesitas (terutama BMI ≥35), Roux-en-Y gastric bypass sering menjadi intervensi antirefluks paling efektif dan sekaligus menangani obesitas.
7) Apakah operasi antirefluks mencegah kanker pada Barrett’s esophagus?
Tidak. Tujuan operasi adalah kontrol GERD, bukan pencegahan kanker. Penatalaksanaan Barrett’s mengikuti protokol tersendiri.
8) Apakah setelah operasi saya masih perlu PPI?
Banyak pasien tidak lagi membutuhkan PPI atau mengurangi dosis. Namun sebagian tetap memerlukannya—tergantung anatomi, kebiasaan, dan hasil operasi.
9) Efek samping paling sering apa?
Disfagia sementara, gas-bloat, dan ketidaknyamanan perut bagian atas. Sebagian kecil membutuhkan dilatasi endoskopik atau tindakan revisi.
10) Kapan saya boleh makan “biasa” dan berolahraga lagi?
Pola makan beralih bertahap selama beberapa minggu. Latihan ringan diawali dini; beban berat ditunda sesuai instruksi tim bedah.
Contoh alur penilaian klinis (praktis)
- Konfirmasi objektif GERD: endoskopi ± pH/impedans (OFF PPI bila diagnosis belum pasti; ON PPI bila gejala “refrakter”).
- Manometri resolusi tinggi: pastikan tidak ada gangguan motilitas utama dan tentukan kekuatan peristaltik.
- Diskusikan pilihan:
- Fundoplikasi total untuk gejala klasik dengan motilitas baik.
- Fundoplikasi parsial bila motilitas lemah/disfagia baseline.
- LINX bila anatomi cocok dan pasien ingin opsi tanpa “bungkus” penuh.
- TIF/cTIF bila hernia kecil atau setelah perbaikan hernia.
- RYGB pada obesitas dengan GERD signifikan.
- Edukasi risiko & rencana pemulihan: diet bertahap, kontrol nyeri, tanda waspada.
Algoritma ini meminimalkan operasi pada pasien yang keluhannya bukan dari refluks dan mengoptimalkan hasil pada kandidat yang tepat.
Referensi medis (ringkasan naratif)
- Pedoman ACG 2022 menekankan pembuktian objektif GERD sebelum operasi, menggunakan pemantauan pH OFF PPI bila diagnosis belum pasti; pada gejala refrakter, impedans-pH ON PPI lebih informatif daripada endoskopi saja. Pedoman ini juga menegaskan peran RYGB sebagai intervensi antirefluks pada pasien obesitas terpilih.
- Pedoman AGA & pembaruan praktik mendukung algoritma uji fisiologi esofagus (manometri, pH/impedans) untuk menegakkan GERD refrakter dan memandu seleksi pasien operasi.
- Pedoman SAGES 2021/2022 menyatakan setelah keputusan bedah dibuat, pendekatan laparoskopik/robotik serta fundoplikasi total/parsial sama-sama dapat diterima—dipilih melalui shared decision-making; TIF tunggal tidak dianjurkan untuk hernia hiatus >2 cm.
- Bukti komparatif: Uji acak LOTUS menunjukkan pada 3–5 tahun, fundoplikasi laparoskopik dan terapi esomeprazole jangka panjang sama-sama efektif mempertahankan remisi—mendukung operasi sebagai alternatif setara pada pasien terpilih.
- Teknologi baru: Magnetic sphincter augmentation (LINX) memiliki data jangka menengah-panjang yang menunjukkan perbaikan gejala dan kualitas hidup dengan profil keamanan yang dapat diterima pada pusat yang berpengalaman.
Penutup
Operasi antirefluks adalah terapi korektif yang sangat efektif pada pasien yang tepat, yakni mereka dengan GERD yang terbukti secara objektif dan/atau kelainan anatomi yang jelas. Kunci keberhasilan terletak pada penilaian pra-operatif yang teliti, pemilihan teknik yang sesuai anatomi & motilitas, serta edukasi pascaoperasi yang baik. Bila Anda mempertimbangkan operasi, langkah terbaik adalah berdiskusi dengan tim multidisiplin (gastroenterolog & ahli bedah saluran cerna) untuk menyusun rencana yang paling aman dan efektif sesuai profil Anda.







