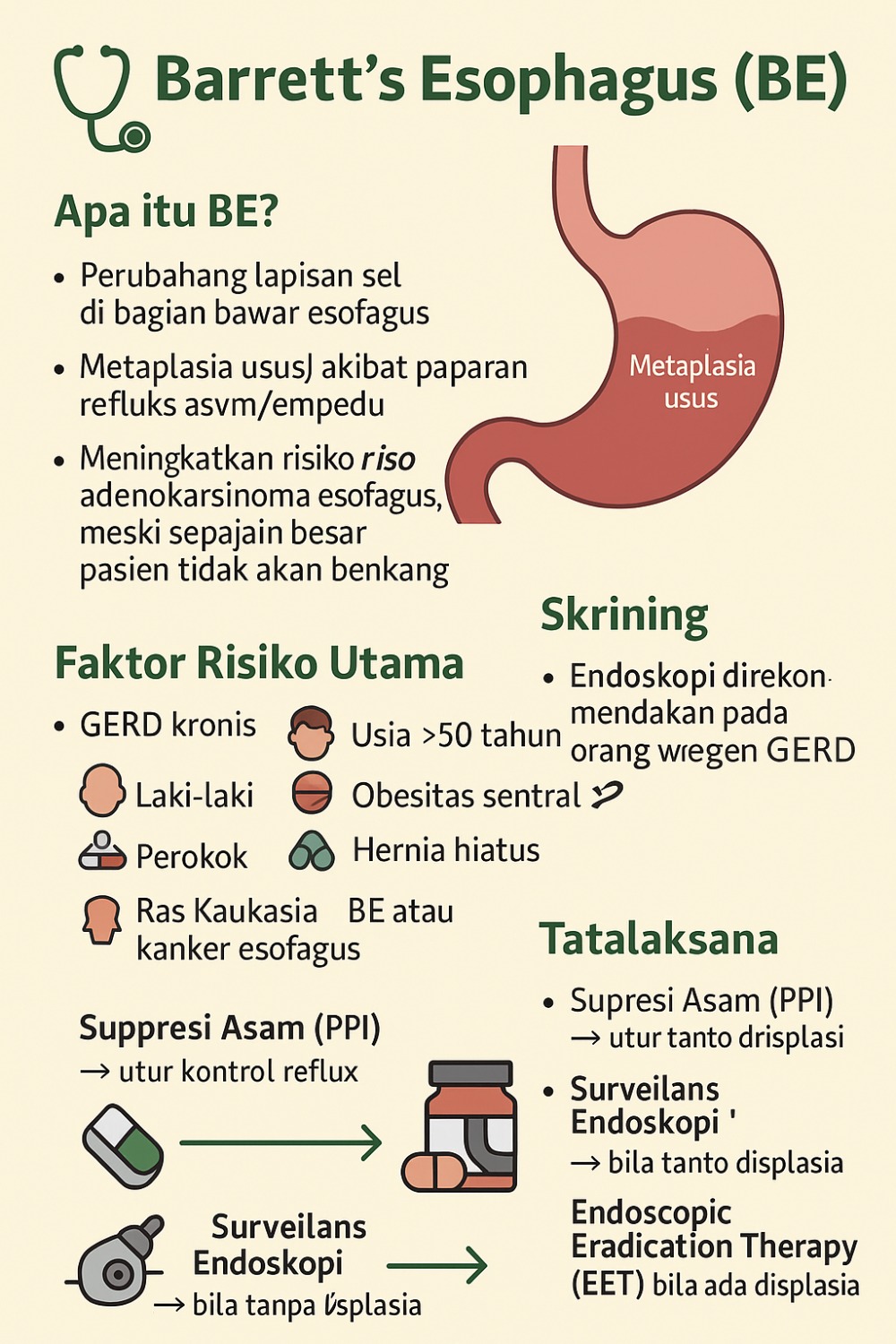
Ringkasnya
- Barrett’s esophagus (BE) adalah perubahan lapisan sel di bagian bawah esofagus (metaplasia usus) akibat paparan refluks asam/empedu yang menahun. Kondisi ini meningkatkan risiko adenokarsinoma esofagus, meski sebagian besar pasien tidak akan berkembang menjadi kanker.
- GERD (penyakit refluks gastroesofagus) adalah faktor risiko utama untuk BE; skrining endoskopi dipertimbangkan pada orang dengan GERD kronis plus faktor risiko tambahan (usia >50 tahun, laki-laki, obesitas sentral, perokok, hernia hiatus, ras Kaukasia, riwayat keluarga).
- Tatalaksana mencakup supresi asam (PPI), surveilans endoskopi terjadwal bila tanpa displasia, serta endoscopic eradication therapy (EET)—misalnya radiofrequency ablation (RFA) ± endoscopic mucosal resection (EMR)—bila ada displasia.
Apa itu Barrett’s esophagus?
Pada BE, sel skuamosa normal di esofagus bawah digantikan oleh epitel kolumnar mirip usus (metaplasia intestinal dengan sel goblet) sebagai respons adaptif terhadap paparan asam/basa empedu dalam jangka panjang.
BE sendiri bukan kanker, namun lesi prakanker yang meningkatkan probabilitas adenokarsinoma esofagus dibanding populasi umum.
Gejalanya kerap “menumpang” gejala GERD (heartburn, regurgitasi), dan sebagian pasien asimtomatik sehingga keliru dikira “GERD biasa”.
Siapa yang berisiko?
Faktor-faktor yang paling konsisten pada studi dan pedoman praktik:
- GERD kronis (sering/menahun)
- Laki-laki, usia >50 tahun
- Obesitas sentral/visceral (lingkar perut)
- Perokok (aktif/eks)
- Hernia hiatus
- Riwayat keluarga BE/adenokarsinoma esofagus pada kerabat tingkat pertama
- Ras Kaukasia (risiko lebih tinggi dalam data Barat; relevansi ras dapat berbeda per populasi)Pedoman ACG & AGA menyarankan mempertimbangkan skrining endoskopi satu kali pada individu dengan GERD kronis ditambah beberapa faktor risiko di atas; skrining pada perempuan umumnya selektif bila faktor risikonya kuat/kumulatif.
Seberapa besar risiko kanker?
Risiko tahunan progresi dari BE tanpa displasia (non-dysplastic BE/NDBE) menuju adenokarsinoma ternyata lebih rendah daripada perkiraan lama: studi kohort nasional (Denmark) memperkirakan ±0,12%/tahun; meta-analisis beragam memperkirakan ~0,12–0,3%/tahun tergantung panjang segmen & kriteria studi. Risiko naik tajam bila ada displasia: low-grade dysplasia (LGD) memiliki risiko progresi lebih tinggi daripada NDBE, dan high-grade dysplasia (HGD) paling berisiko sehingga dianjurkan EET.
Bagaimana menegakkan diagnosis?
Standar emas adalah endoskopi saluran cerna atas dengan biopsi terarah menggunakan protokol Seattle (biopsi 4 kuadran tiap 1–2 cm) untuk memastikan adanya metaplasia intestinal dan derajat displasia. Laporan endoskopi idealnya mencantumkan klasifikasi Prague C & M (panjang segmen sirkumferens/total) untuk konsistensi tindak lanjut.
Gradasi histologi:
- NDBE (tanpa displasia)
- Indefinite for dysplasia (membingungkan; sering karena inflamasi aktif)
- LGD
- HGD
- Karsinoma intramukosa (T1a)
Pada indefinite, pedoman menyarankan optimalkan supresi asam (mis. PPI) lalu ulang biopsi setelah inflamasi mereda. Lesi nodular/fokal harus diangkat (EMR) untuk penentuan histologi yang akurat.
Kapan perlu skrining?
Pedoman ACG (2022) dan pembaruan praktik AGA merekomendasikan skrining selektif: pertimbangkan endoskopi satu kali pada laki-laki usia >50 dengan GERD >5 tahun/sering dan ada ≥1–2 faktor risiko (obesitas sentral, perokok, hernia hiatus, ras Kaukasia, riwayat keluarga). Pada perempuan, skrining lebih selektif (karena risiko dasar lebih rendah), kecuali ada tumpukan faktor risiko.
Tatalaksana & surveilans
1) Terapi medis & gaya hidup
- Proton pump inhibitor (PPI) 1×/hari dianjurkan pada BE untuk mengendalikan refluks dan mungkin menurunkan risiko progresi (data observasional mendukung; RCT definitif terbatas). Dosis dapat ditingkatkan bila gejala tetap.
- Modifikasi gaya hidup: turunkan berat badan (khususnya lemak visceral), hindari makan besar larut malam, kepala ranjang ditinggikan, batasi alkohol & rokok, dan identifikasi pemicu diet pribadi. Meskipun tindakan ini tidak menggantikan terapi definitif bila ada displasia, ia menurunkan paparan refluks.
2) Endoscopic eradication therapy (EET)
Untuk LGD terkonfirmasi, HGD, atau karsinoma intramukosa (T1a), pedoman AGA/ACG menyarankan EET—umumnya RFA untuk eradikasi segmen metaplasia, sering diawali EMR bila ada nodul. Keberhasilan complete eradication of intestinal metaplasia (CE-IM) tinggi di pusat berpengalaman, dengan profil keamanan yang baik. Ablasi tidak dianjurkan pada NDBE rutin (tanpa faktor risiko khusus), melainkan surveilans.
3) Surveilans endoskopi (tanpa displasia)
Semua pedoman AS besar merekomendasikan interval 3–5 tahun untuk NDBE. Banyak pedoman Eropa kini mengadopsi interval berbasis panjang segmen: 1–3 cm → 5 tahun, 3–10 cm → 3 tahun, dan >10 cm → rujuk pusat ahli. Pendekatan berbasis panjang segmen makin sering diadopsi karena semakin panjang segmen, semakin tinggi risiko.
4) Setelah eradikasi (pasca-RFA/EMR)
Pasien yang mencapai CE-IM tetap memerlukan surveilans karena ada risiko kekambuhan metaplasia/displasia. Jadwalnya bertahap (lebih sering pada 1–2 tahun pertama, lalu direnggangkan sesuai pedoman). Perawatan refluks harus tetap optimal untuk menurunkan kekambuhan.
Apakah operasi antirefluks “mencegah kanker”?
Fundoplikasi efektif untuk mengurangi gejala dan refluks pada pasien terpilih, tetapi tidak dianjurkan semata-mata untuk pencegahan kanker pada BE. Terapi endoskopik tetap pilihan utama untuk displasia. Keputusan operasi dipertimbangkan bila gejala tidak terkontrol dengan obat atau ada preferensi pasien/indikasi anatomi tertentu.
Pencegahan yang realistis
- Kendalikan GERD: PPI sesuai indikasi, modifikasi pola makan & posisi tidur.
- Berat badan sehat, khususnya kurangi obesitas sentral.
- Berhenti merokok & batasi alkohol.
- Skrining selektif pada kelompok berisiko—bukan semua orang.
Kapan harus segera periksa?
- Disfagia (susah menelan), penurunan BB tanpa sebab, perdarahan (muntah darah/BAB hitam), anemia, atau nyeri dada yang tidak khas.
- GERD sulit kontrol atau gejala lama >5 tahun plus faktor risiko lain—diskusikan soal skrining.
Pertanyaan yang sering diajukan (FAQ)
1) Apakah setiap penderita GERD akan menjadi Barrett’s?Tidak. Hanya sebagian penderita GERD yang berkembang menjadi BE; risiko lebih tinggi bila refluks lama/sering plus faktor risiko (laki-laki, >50 th, obesitas sentral, perokok, hernia hiatus, riwayat keluarga).
2) Saya BE tanpa displasia—apakah pasti jadi kanker?Tidak. Risiko tahunan progresi ke kanker rendah (sekitar 0,12–0,3%/tahun). Namun Anda tetap perlu surveilans endoskopi berkala dan terapi PPI untuk mengontrol refluks.
3) Lebih baik ablation sekarang atau tunggu?Pada NDBE, pedoman tidak menganjurkan ablasi rutin; surveilans sudah memadai. Pada LGD/HGD, ablasi (RFA) ± EMR adalah standar karena risiko progresi lebih tinggi. Putusan akhir mempertimbangkan konfirmasi patologi (sebaiknya oleh patolog GI berpengalaman) dan preferensi pasien.
4) Seberapa sering kontrol endoskopi?Pedoman AS: NDBE umumnya 3–5 tahun. Pedoman berbasis panjang segmen: 1–3 cm → 5 th, 3–10 cm → 3 th, >10 cm → pusat ahli. Obrolkan jadwal spesifik Anda dengan dokter karena interval bisa disesuaikan faktor individu.
5) Apakah PPI jangka panjang aman?Secara umum aman bila indikasinya kuat (BE/GERD), dengan evaluasi berkala untuk menggunakan dosis efektif terendah. Beberapa laporan observasional mengaitkan PPI dengan efek samping tertentu, namun manfaat mengendalikan refluks dan menurunkan risiko progresi pada BE sering lebih besar daripada risikonya. Diskusikan pemakaian jangka panjang dengan dokter Anda.
6) Apakah ada vitamin/obat “pencegah kanker” untuk BE?Belum ada rekomendasi rutin untuk kemoprevensi (mis. aspirin/statin) semata-mata untuk BE. Fokus pada kontrol refluks, berat badan sehat, dan berhenti merokok.
7) Apa itu Prague C & M, Seattle protocol?Prague C & M adalah cara mengukur panjang segmen BE secara standar.
Seattle protocol adalah metode biopsi 4 kuadran tiap 1–2 cm untuk mendeteksi displasia secara andal. Keduanya meningkatkan kualitas surveilans.
8) Saya sudah RFA dan CE-IM—apakah selesai?Belum. Tetap perlu surveilans (pada tahun-tahun awal lebih rapat) karena ada risiko kekambuhan. Refluks harus tetap dikontrol (PPI dan gaya hidup).
Referensi medis (paragraf ringkas)
Pedoman ACG 2022 menjadi rujukan utama praktik mengenai diagnosis, skrining selektif, surveilans, dan terapi BE, termasuk penggunaan PPI, kriteria EET untuk LGD/HGD/T1a, serta teknik biopsi Seattle dan pelaporan Prague C & M. Dokumen ini juga menekankan bahwa ablasi tidak direkomendasikan pada NDBE rutin dan operasi antirefluks tidak dikerjakan khusus untuk pencegahan kanker.
Pembaruan AGA 2020 serta Guideline 2024 tentang endoscopic eradication therapy merangkum peran RFA/EMR pada BE dengan displasia atau kanker sangat dini, tingkat keberhasilan eradikasi, keamanan, serta pola surveilans pasca-ablasi. Dokumen-dokumen ini menjadi landasan kapan harus merujuk ke pusat ahli dan bagaimana follow-up terstruktur pasca-terapi.
Untuk risiko progresi, data populasi besar (NEJM, Denmark) menurunkan estimasi progresi NDBE menjadi ±0,12%/tahun, sementara meta-analisis lain melaporkan kisaran ~0,12–0,3%/tahun—menekankan perlunya surveilans yang proporsional, bukan overtreatment.
Terkait skrining dan interval surveilans, tinjauan praktik terbaik menyatakan rekomendasi 3–5 tahun untuk NDBE pada pedoman AS, sementara pedoman Eropa/ESGE menganut interval berbasis panjang segmen (1–3 cm: 5 tahun; 3–10 cm: 3 tahun; ≥10 cm: rujuk). Ini penting untuk personalisasi frekuensi kontrol.
Sumber edukatif NIDDK & Mayo Clinic membantu menjelaskan hubungan GERD–BE, gejala, dan pilihan terapi secara ramah pasien; keduanya konsisten menyatakan bahwa endoskopi + biopsi adalah cara pasti menegakkan diagnosis BE.
Penutup
Barrett’s esophagus adalah konsekuensi kronis dari refluks yang perlu diidentifikasi secara selektif, dikelola sistematis, dan dipantau. Dengan PPI, perubahan gaya hidup, surveilans proporsional, dan ablasi endoskopik untuk displasia, banyak pasien dapat menurunkan risiko progresi dan mempertahankan kualitas hidup. Bila Anda memiliki GERD menahun ditambah faktor risiko, diskusikan skrining satu kali. Bila sudah terdiagnosis BE, minta rencana tindak lanjut yang jelas—interval endoskopi, kontrol refluks, dan kapan harus terapi ablasi—berdasarkan pedoman terkini dan profil risiko pribadi Anda.
Artikel ini bersifat edukatif dan tidak menggantikan evaluasi klinis. Jika Anda memiliki gejala “alarm” (sulit menelan, penurunan berat badan, anemia, perdarahan, nyeri dada tidak khas), segera periksa.







